根管治療とは
「アメリカ歯科医師会(ADA)ブローショアーより」
根管治療とは歯の根の治療(歯の神経の治療)のことで、日本では根管治療(根幹、根冠ではなく)、あるいは、専門的には歯内療法と呼ばれます。
この治療はいわゆる、歯の神経を抜くという意味合いの治療ではなく、虫歯、歯槽膿漏、かみ合わせの問題、その他の、歯の疾患原因により、歯の神経としての役目を終えてしまった歯の神経の代わりに、歯科医師が、歯の内部に、歯を生きた歯と同じようにその後もお口の中に、咀嚼組織としての機能及び、審美的に健康な口腔状態を維持させるために発達した、お口の健康のために、非常に大切な治療です。
日本では、歯が痛い時に、歯の神経を治療することが必要と診断された場合、歯の神経の治療は専門になるので専門医に行くようにといった紹介をされることはありませんが、歯科先進国のアメリカには、Enddontistという専門医(Specialist)が行う、Enddontictreatment、あるいはRootcanaltreatmentと呼ばれる治療を指します。

「アメリカの根管治療専門の歯科医院」
歯の根の病気について
歯の根の病気は大きく2つに分けられます。
- 歯髄炎(主に歯の内部の疾患)
- 感染根管(歯の内部と根の先、周囲の疾患)
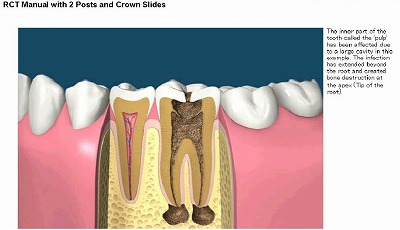
歯の根の病気の原因について
歯の根の病気の原因には代表的なものとして、次の様なものがあります。
- 虫歯
- 歯槽膿漏
- かみ合わせ(歯の破折、外傷性咬合など)
- 歯髄に対する刺激(温度刺激、薬剤刺激、電気刺激等)
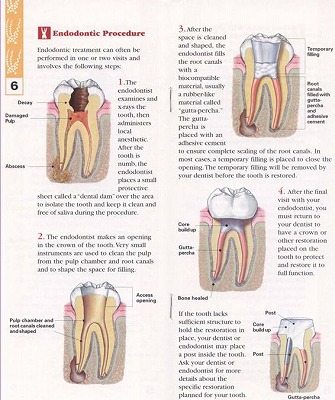
根管治療の流れについて
診断により、治療法としては、大きく分けて、根管治療(根管再治療)、抜歯治療、外科的根管治療(歯根端切除術)が選択されますが、ここでは根管治療の方法を説明します。
根管治療は、歯の神経(歯髄と呼ばれる)の状態により、治療法が分類されます。
歯髄炎の治療
痛みのコントロール、詰め物、かぶせもの、虫歯の完全な除去、痛みの神経の除去と仮歯の装着
歯髄炎の場合、十分な麻酔により、痛みを取り除き、歯の根の内部をきれいにします。この際に、痛みを取り除くために歯の根を治療しますが、その前に、素早く、確実に歯の内部の虫歯や、感染物を十分取り除いてから、歯の根を治療しないと、歯の根の内部を感染させることになり、適切に治療が行えないため、非常にデリケートで難しい治療です。治療期間の歯の審美・機能的問題が起きないよう、きれいな仮歯を装着します。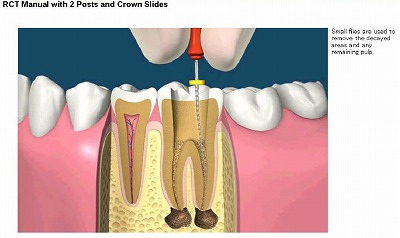
保存剤を歯の根に詰めます。
保存剤を丁寧に、歯の根に入れます。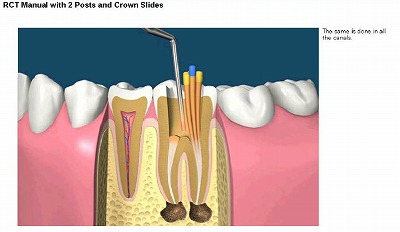
歯の根の修復治療
歯の根を修復します。
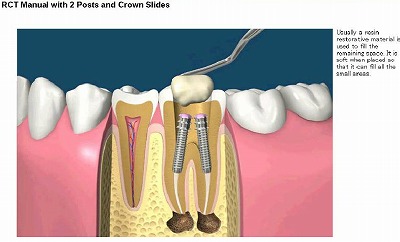
修復した歯の根の上にセラミックのかぶせもの装着します。
治療後の歯を天然歯のように、自然で機能的に回復します。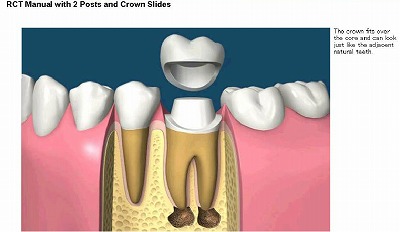
術後の検診(レントゲン)で治癒を確認
術後、定期健診でレントゲンを撮影し、治癒を確認できれば、治療完了です。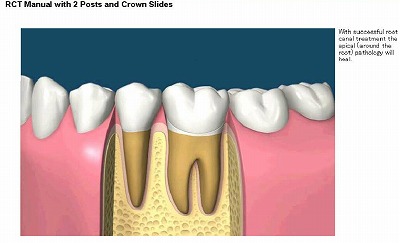
感染根管の治療
詰め物、かぶせもの、虫歯、神経の取り残しの除去と仮歯の装着
、感染根管治療の場合は、歯髄炎の治療と同様の治療に入る前に、詰め物、かぶせものを除去し、まず、上部の虫歯の取り残しを完全に除去し、その後、歯の根の中の古い保存と神経の取り残しを除去する準備と、治療期間の歯の審美・機能的問題が起きないよう、きれいな仮歯を装着します。
古い保存剤の除去と神経の取り残しの完全除去と骨の再生治療
歯の根の中の古い保存と神経の取り残しを完全に除去し、歯の根の先の病巣を消失させ、骨の再生を促す治療を行います。
新しい保存剤を歯の根に詰めます。
新しい保存剤を丁寧に入れ、歯の根を補強、修復します。
歯の根の修復治療
歯の根を修復します。
修復した歯の根の上にセラミックのかぶせもの装着します。
治療後の歯を天然歯のように、自然で機能的に回復します。
術後の検診(レントゲン)で治癒を確認
術後、定期健診でレントゲンを撮影し、治癒を確認できれば、治療完了です。
症状
歯の神経の疾患の症状としては、専門的には歯髄疾患の症状としては専門的には以下のように分類されます。
歯髄疾患、いわゆる歯髄炎(急性歯髄炎、慢性歯髄炎、歯髄壊死)の症状
歯痛(機械的刺激、冷温痛、自発痛、放散痛)などがみられ、進行して、歯の神経が壊死すると、歯痛が一旦消失する。
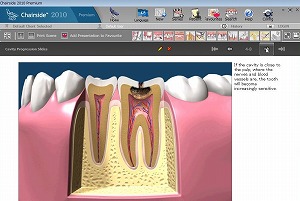
根尖性歯周疾患、いわゆる感染根管(急性根尖性歯周炎、慢性根尖性歯周炎、歯根嚢胞)の症状
歯痛、歯の浮いた感じ、歯の動揺、歯肉の腫脹、排膿などがみられる。慢性の場合、歯痛がみられない場合が多い。
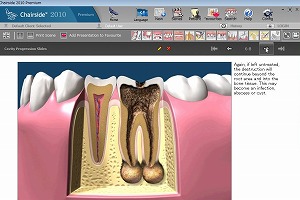
歯髄炎(急性歯髄炎、慢性歯髄炎、歯髄壊死)の症状
- 歯髄充血の症状
自覚症状(自発痛)は少ないが、温度刺激などで自覚症状(自発痛)が起きやすくなったり、、一過性の疼痛が起きることがある。
- 歯髄炎の症状
- 急性単純性歯髄炎 自覚症状(自発痛)は少ないが、温度刺激などで自覚症状(自発痛)が起きやすくなったり、、一過性の疼痛が起きることがあり、
- 急性化膿性歯髄炎 自覚症状(自発痛)があり、温度刺激などで自覚症状(自発痛)や誘発痛が高まったり、、一過性の疼痛が起きることがある。
- 壊疽性歯髄炎 自覚症状(自発痛)があり、温度刺激などで自覚症状(自発痛)や誘発痛が高まったり、、一過性の疼痛が起きることがあり
- 慢性潰瘍性歯髄炎 自覚症状(自発痛)はなく、歯髄の増殖部を触ったり、齲窩(虫歯で穴の開いた部分)に食べ物などが詰まると、一過性の疼痛が起きることがありる。
- 慢性増殖性歯髄炎 自覚症状(自発痛)はなく、歯髄の増殖部を触ったり、齲窩(虫歯で穴の開いた部分)に食べ物などが詰まると、一過性の疼痛が起きることがあり
- 慢性閉鎖性歯髄炎 自覚症状(自発痛)はなく進行している場合が多い
- 歯髄壊死 自覚症状(自発痛)はないが、歯は変色していたりする。
- 歯髄壊疽 自覚症状(自発痛)はないが、歯は変色していたりする。
- 上行性歯髄炎 自覚症状(自発痛)はないが、歯は変色していたりする。
- 特発性歯髄炎 一過性のものが多い。
- 歯髄の退行性変化 自覚症状(自発痛)はないことが多い。
感染根管(急性根尖性歯周炎、慢性根尖性歯周炎、歯根嚢胞)の症状
- 急性単純性根尖性歯周炎 自覚症状(自発痛)は少ないが、つかれたり、免疫力が起きると、腫脹や疼痛が起きることがある
- 急性化膿性根尖性歯周炎 自覚症状(自発痛)は強くが、つかれたり、免疫力が起きると、腫脹や疼痛が起きることがあり、炎症が、歯の周囲の歯根膜、骨内、骨膜下、粘膜下に波及する
- 慢性単純性根尖性歯周炎 自覚症状(自発痛)は少ないが、つかれたり、免疫力が起きると、腫脹や疼痛が起きることがある
- 慢性化膿性根尖性歯周炎 自覚症状(自発痛)は少ないが、つかれたり、免疫力が起きると、腫脹や疼痛が起きることがある
- 歯根肉芽腫 自覚症状(自発痛)は少ないが、つかれたり、免疫力が起きると、腫脹や疼痛が起きることがある
- 歯根嚢胞 自覚症状(自発痛)は少ないが、つかれたり、免疫力が起きると、腫脹や疼痛が起きることがある
- フェニックス膿瘍 自覚症状(自発痛)は少ないが、つかれたり、免疫力が起きると、腫脹や疼痛が起きることがある
治療
根管治療の流れについて
診断により、治療法としては、大きく分けて、根管治療(根管再治療)、抜歯治療、外科的根管治療(歯根端切除術)が選択されます。ここでは根管治療の方法を説明します。根管治療は、歯の神経(歯髄と呼ばれる)の状態により、治療法が分類されます。
根管治療は、歯の神経(歯髄と呼ばれる)の状態により、治療法が分類されます。
歯髄炎の治療
痛みのコントロール、詰め物、かぶせもの、虫歯の完全な除去、痛みの神経の除去と仮歯の装着
歯髄炎の場合、十分な麻酔により、痛みを取り除き、歯の根の内部をきれいにします。この際に、痛みを取り除くために歯の根を治療しますが、その前に、素早く、確実に歯の内部の虫歯や、感染物を十分取り除いてから、歯の根を治療しないと、歯の根の内部を感染させることになり、適切に治療が行えないため、非常にデリケートで難しい治療です。治療期間の歯の審美・機能的問題が起きないよう、きれいな仮歯を装着します。

保存剤を歯の根に詰めます。
保存剤を丁寧に、歯の根に入れます。

歯の根の修復治療
歯の根を修復します。

修復した歯の根の上にセラミックのかぶせもの装着します。
治療後の歯を天然歯のように、自然で機能的に回復します。

術後の検診(レントゲン)で治癒を確認
術後、定期健診でレントゲンを撮影し、治癒を確認できれば、治療完了です。

感染根管の治療(歯の根の治療の再治療の場合、約4倍の治療行程と難易度が生じる)非外科的根管治療
詰め物、かぶせもの、虫歯、神経の取り残しの除去と仮歯の装着
、感染根管治療の場合は、歯髄炎の治療と同様の治療に入る前に、詰め物、かぶせものを除去し、まず、上部の虫歯の取り残しを完全に除去し、その後、歯の根の中の古い保存と神経の取り残しを除去する準備と、治療期間の歯の審美・機能的問題が起きないよう、きれいな仮歯を装着します。(ここまでが、一番最初の根管治療と違い4倍ほどの治療行程と難易度が生じる)

古い保存剤の除去と神経の取り残しの完全除去と骨の再生治療
歯の根の中の古い保存と神経の取り残しを完全に除去し、歯の根の先の病巣を消失させ、骨の再生を促す治療を行います。(再治療の場合、ここでも、治療の難易度が生じる)

新しい保存剤を歯の根に詰めます。
新しい保存剤を丁寧に入れ、歯の根を補強、修復します。

歯の根の修復治療
歯の根を修復します。

修復した歯の根の上にセラミックのかぶせもの装着します。
治療後の歯を天然歯のように、自然で機能的に回復します。

術後の検診(レントゲン)で治癒を確認
術後、定期健診でレントゲンを撮影し、治癒を確認できれば、治療完了です。

感染根管の治療(外科的根管治療、外科的歯内療法)
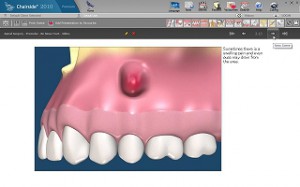
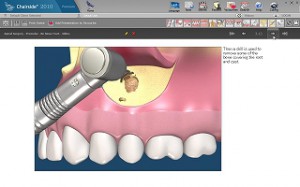
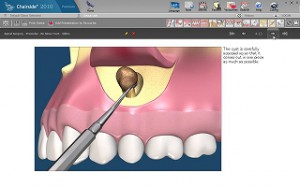
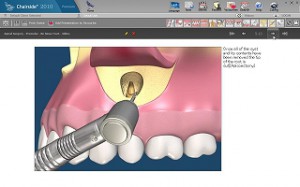
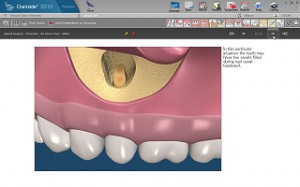
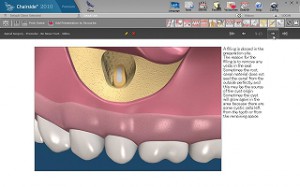
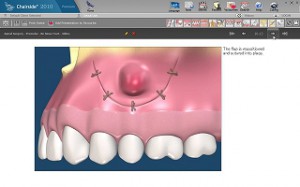
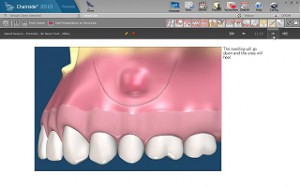
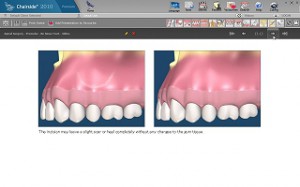
このほかに、根管治療によるホワイトニングなどの治療、また、乳歯の根管治療などがあります。
予後
根管治療の予後について
根管治療の予後については、歯の根(歯根)と歯(歯冠)の修復が終わった後に、定期健診で経過観察し確認します。その際に、予後の成功率にかかわる重要な要素として、
- 歯の根(歯根)の修復をどのような材料と治療で行ったか、また、どれだけ厳密に行ったか、
- その次に、歯(歯冠)の修復をどのような材料と治療で行ったか、また、どれだけ厳密に行ったか、
- その次に、かみ合わせのバランスが取れているか(歯の根の治療の原因の一つである、かみ合わせの問題があると、歯の根が治らない)
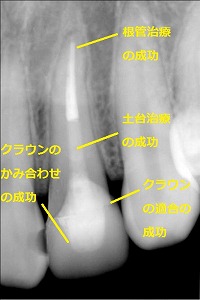
これらの要素が満たされて、根管治療を行った歯が、元通りの天然の歯のように、お口の中で、健康な歯として残り、機能します。
セルフチェック
セルフチェックについて
症状によるセルフチェック
- 自発痛(何もしなくても痛むか、夜間ズキズキ痛むか、鈍い痛み、鋭い痛み、間歇的な痛み)
- 誘発痛(冷たいもの、熱いもの、甘いものが痛んだり、しみたりするか?)
- 打診痛(噛んでみたり、軽く叩いてみて痛みがあるか?)
- 視診・触診(虫歯になっているか、歯が摩耗しているか?)
目で見るセルフチェック
痛みや、自覚症状がないが、ぷっくりとイボのように膨れたり、水泡のようなぷっくりとした、できもののようなものがあり、つぶれても繰り返しできる。
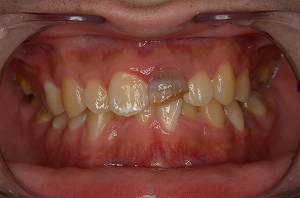
根管治療の目的
根管治療の目的とは、いわゆる、歯の神経を抜くという意味合いの治療ではなく、虫歯、歯槽膿漏、かみ合わせの問題、その他の、歯の疾患原因により、歯の神経としての役目を終えてしまった歯の神経の代わりに、歯科医師が、歯の内部に、歯を生きた歯と同じようにその後もお口の中に、咀嚼組織としての機能及び、審美的に健康な口腔状態を維持させるために。
よりわかりやすくいいかえれば、歯が痛んだり、腫れたりしたときに、その原因となる歯を原因を除去するために抜いてしまうのではなく、痛みや、腫れの症状のみを取り除き、歯の健康を回復して、よみがえらせることがその目的です。
根管治療がなぜ必要か?
根管治療がなぜ必要か? レントゲンで、歯の根の先に影が認められたものは、根尖性歯周炎と呼ばれ、根管治療ははじめての治療でも、再治療でも、根尖(歯の根の先)から、歯自体を支える、顎骨(顎の骨)との間にある歯根膜が、歯根膜炎を起こし、さらに進行して、歯根膿瘍を形成し、更に進行すると、歯槽骨の骨髄炎を引き起こす。この歯根膿瘍が、顎の骨と、歯茎の間にある、骨膜へ波及し、歯肉膿瘍を形成して、自壊し、排膿(膿が出ること)し、瘻孔(Fistula)を形成する。この瘻孔(Fistula)は歯瘻(Dental Fistula)とよばれ、口腔内や、口腔外に排膿路を形成する。
瘻孔(Fistula)は歯瘻(Dental Fistula)は、根尖性歯周炎(歯の根の先のレントゲンの影)が急性炎、慢性炎を繰り返しながら、顎の骨と、歯茎の間にある、骨膜へ波及し、歯肉膿瘍を形成して、自壊し、排膿(膿が出ること)し、慢性化したものから、急性化する場合と、自覚症状などがなく慢性化して、緩慢に病巣(炎症)が増大(大きくなる)して、更に、歯根嚢胞(radicular granuloma)や歯根肉芽腫(radicular cyst)に進行する。
この慢性根尖性歯周炎は自覚症状がないままに進行した歯の根の病気の歯よりは、すでに、以前、根管治療(歯の根の治療)を受けた歯の方に認められることが多い。
また、この根尖性歯周炎は上顎の小臼歯や大臼歯(上の奥歯)などに生じると、歯性上顎洞炎(いわゆる蓄膿症)の直接的な原因となるだけでなく、歯性病巣感染と呼ばれる、全身の離れた臓器や組織に時として、病気を引きおこず原因(原病巣)となることがあり、なるべく、病気の原因を治しておくことが望ましい病気です。
このように、歯の根の治療は、放置しておけば、症状が悪化し、抜歯(歯を抜く)しなければ治らないばかりでなく、歯と一緒に大きくなった病巣を摘出手術しなければならないことから、抜歯(歯を抜く)しなくて済むように、また、様々な病気の原因を予防するためにも大切な歯科治療になります。
根管治療の検査
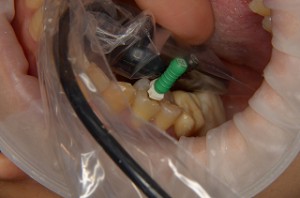
根管治療の検査
根管治療の検査には、問診、視診、触診、打診、温度診、電子歯髄診、レントゲン診査、CT診査、咬合診などがあります。
問診
既往歴
- 全身的既往歴
- 歯科的既往歴
主訴
- 痛み(鋭い痛み、鈍い痛み、激痛、自発痛、発作痛、持続痛、間歇痛、夜間痛、嚥下痛、咬合痛、冷水痛、温熱痛、拍動痛、放散痛、誘発痛など)
- 腫脹(歯ぐきが腫れている、歯ぐきがぷくっと腫れている、歯ぐきに血豆ができる)
- 出血(歯ぐきから血が出る、歯から出血する)
- 排膿(膿が出る、膿の味がする、膿のにおいがする)
- 歯の破折(歯が折れた、歯にひびがいっている)
- 歯の動揺(歯がグラグラする、歯が浮いた感じがする)
- 開口障害(口が開かない、口が閉じない)
- 咀嚼障害(痛くて噛めない)
- 発音障害(喋りづらい)
- 審美的障害(歯の変色が気になる)
- 口臭
など
視診
口腔外所見(お口の周りの状態)
口腔内所見(お口の中の状態)
患歯の所見(歯の状態)
触診

口腔外所見(お口の周りの状態)
口腔内所見(お口の中の状態)
患歯の所見(歯の状態)
打診
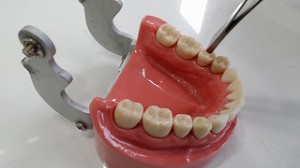
垂直打診 水平打診
温度診
冷痛は、歯の表面に、チェアーから出る風を当てたり、氷を当てたり、綿花にクロロホルムを当て風を吹き付けたりして診査する。通常は冷痛は、歯の一過性の知覚過敏や、可逆性歯髄炎(回復する歯髄炎)として様子を見る。 温痛は、歯の表面に、温めたストッピング(通常、歯の神経の治療をした後に仮に、歯にあいた穴をふさいでおく時に用いられる材料)をあて、痛みを感じれは、本格的な歯髄炎が疑われ、歯の神経の治療が必要になることが多い。
電気歯髄診


電気歯髄診断器という、歯の歯面に器械を当て、微弱な電流を流し、歯の神経の生死を歯の神経の過敏状態チェックする。 通常、正常な隣在歯などと比較し、電気を流しても全く感じない場合は、歯髄壊死や歯髄壊疽、歯根嚢胞、などと診断でき、歯の神経の治療が必要となる。
レントゲン診査
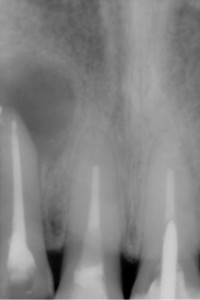
レントゲンは歯の根の病気の検査に欠くことのできない検査であり、また、この検査は術前の検査、診断だけでなく、術中、また、術後も治療の評価ににおいても、根管治療に関して、最も重要で、必要不可欠な検査です。 また、レントゲン検査も、最近では、レントゲンのデジタル化とコンピューター化が進み、より、正確に診断することが、可能になってきています。
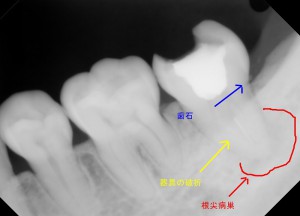
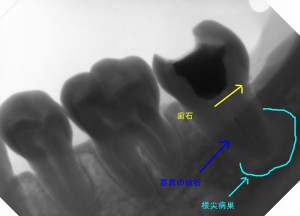
デジタル処理で、歯の神経や、歯の周辺組織の状態をより鮮明に診断できる。
歯根嚢胞などの歯の根の病気が原因の歯性上顎洞炎の診断や経過観察などに有効
咬合診
プラスチックスティックや割りばしなどを噛んでもらい、痛みの状態など調べたり、歯のひび割れの有無を調べたりします。 また、咬合紙、咬合リボンと呼ばれるかみ合わせを調べる材料で、かみ合わせの異常を調べたりします。
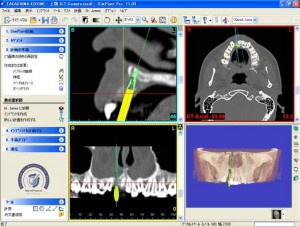
CT診断
様々な医療機器が発達した今日では、それらの医療器材を用いることにより、より精密に、正確な、また、従来の画像診断では見えない疾患の状態を把握することが可能になってきました。 そのような中で、根管治療においても、CTによる検査は欠かすことのできない検査の一つになってきています。

CTのデータをさらに、ボリュームレンダリング処理(3D画像処理)で診断 歯槽膿漏(歯周病)と歯の根の病衣が混在し、鼻腔底近くにまで及んでいる状態をよりリアルに把握でき、患者様にも理解してもらうことができる。
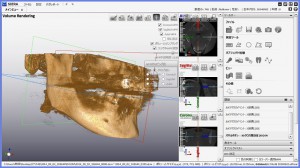
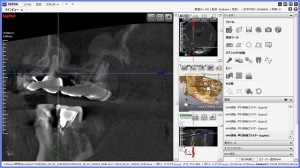
(クリックで拡大)
歯性上顎洞炎(いわゆる蓄膿症)と、歯の根の病気をより精密に診断できる。
(レントゲン画像は、主に歯や骨などの硬組織を診断するもので、粘膜などの軟組織を診ることは難しいが、CTはMRIのように軟組織と硬組織を診ること可能なため。) これらの根管治療に際しての、一般的な検査以外に、北山吉川歯科クリニックでは、歯の根の病気が、単体で起きるものの場合と、虫歯、咬み合わせ、歯周病(歯槽膿漏)が複合的に関係して起きる場合の両方があるため、その原因、適切な治療法、術後管理、予防的な健康維持の面から考えて最適な検査を行うことが必要であると考えいます。
歯科の精密検査を北山吉川歯科クリニックでは、デンタルドック(歯科精密検査)と呼んでいます。これは、歯科の分野における人間ドックと思っていただいたらわかりやすいかと思います。
簡単な治療であれば、基本検査のみで治療が可能であると思われるかもしれませんが、歯科の分野でも様々な病気があり、また、全身への影響も密接にかかわることが多くあり、例え1本の歯の治療を行うだけであっても、きちんと検査診断をしてから行うことで、その治療をより、確実にしたり、完治させたり、再発や、将来に予測される問題を把握してもらったり、人間ドックと同じように、歯科治療も、きちんと検査を受けていただくことがお口の健康維持、管理に役立ちます。
精密検査の内容
精密検査でわかること
精密検査の内容
歯科パノラマ撮影法
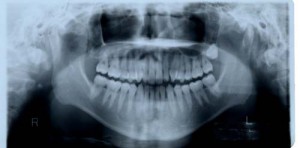
このレントゲンは一般的にパノラマレントゲン(顎のレントゲン)と呼ばれ、歯科治療における日常の診療で最も多く、一般的に用いられているレントゲンです。 1枚のレントゲンで、お口全体の状態を把握でき、歯科的既往歴、埋伏歯、顎関節の状態、唾石の有無、蓄膿(上顎洞炎)、歯槽膿漏(歯周病)、虫歯、歯の根の病気(根管治療、歯内療法)などを一度に診ることができます。丁度、病院で受ける血液検査のようなスクリーニング検査と呼ばれるもので、初期の簡易的検査でありながら、情報量が多く、そこから、更に、疑われる疾患についての詳しい検査をしていくようなものです。 但し、歯槽膿漏(歯周病)、虫歯、歯の根の病、(根管治療、歯内療法)などをより正確に診査、診断するには、デンタルレントゲンやバイトウィングレントゲンなどを併用する必要があることが多くあります。 丁度、病院で受ける血液検査のようなスクリーニング検査と呼ばれるもので、初期の簡易的検査でありながら、情報量が多く、そこから、更に、疑われる疾患についての詳しい検査をしていくようなもので、精密検査と合わせて有効な検査です。
歯科の日常臨床で用いられる頭のレントゲンとよばれるものは、一般的には、頭部エックス線規格写真(日常臨床では、セファロレントゲンと呼ばれる)がそれにあたり、矯正治療の診査、診断、経過観察の際に用いられることが多くあります。その中でも、側方位から撮影される(側面撮影法)のものと、前後方向位から撮影される(正面撮影法)があり、側方から撮影されるものが用いられることが一般的です。しかし、それぞれも、診断に対する適応があり、顎の歪み(顎の変位)などがみられるときは、側方と正面の両方が必要です。 また、このレントゲンの場合、パノラマレントゲンと違うところは、当然、外見からはわからない、頭部の中の様々な状態、疾患、病状などを知ることができますが、単に所見を見るだけでなく、世界中で、撮影に対する基準が決められており、精密に計測することで、成長状態、成長変化、成長予測、治療の前後の評価などができます。 また、この計測を、フィルムレントゲンの時代には、一般的には、アナログ的にトレースして、検査診断していましたが、現在の歯科医療現場でのデジタル化、コンピュータライズの進歩の流れの中で、当クリニックでは、開業時から、最新のコンピューターで分析、診断し、治療の質の向上に大いに役立ててきました。この、10年の間にも、デジタル化、コンピューターライズのなかで、CTとの組み合わせ、動画による治療変化の観察、3D(3次元データ)との組み合わせなどの変化にも、対応してきました。
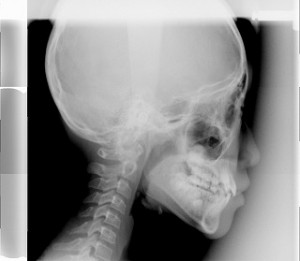
側方位から撮影される(側面撮影法)レントゲン
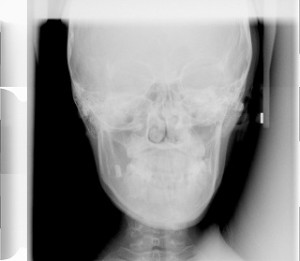
前後方向位から撮影される(正面撮影法)レントゲン
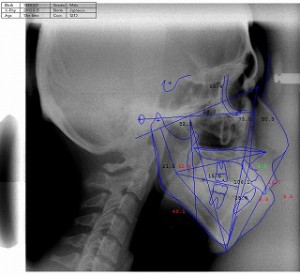
セファロのコンピューター計測
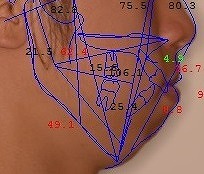
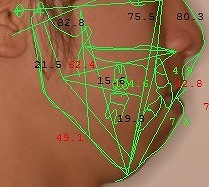
当クリニックでのセファロと顔貌のコンピューターによる合成計測と術後予測シュミレーション(治療前の治療終了時シュミレーション)
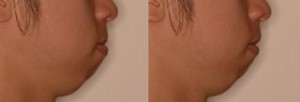
術後予測シュミレーション(治療前の治療終了時シュミレーション)の比較画像 (矯正治療の場合、歯列矯正による、術後の顔(術後の口元)の変化予測を十分にしておくことで、歯列矯正に伴って起きる口元の変化が良いものか、ビジュアル化して知ることが可能で、安心して治療が開始できます。
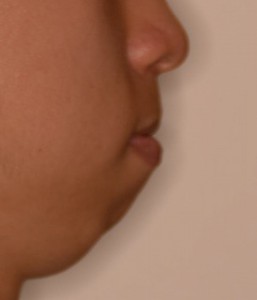
術前の状態
コンピューター診断にもとずく治療後(歯列矯正治療)の状態 術前の正確な検査、診断がきちんとした治療に結びつく
標準的撮影法
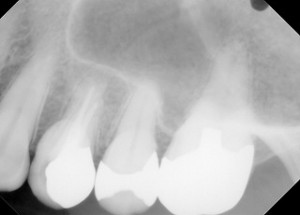
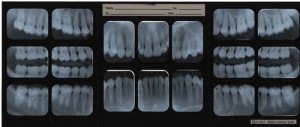
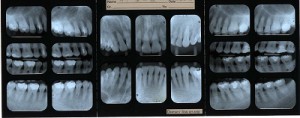
デンタル18枚法 デンタルレントゲンと呼ばれ、歯科治療の中で、最も一般的かつ、頻繁に用いられるレントゲンの一つです。 18枚法と呼ばれる方法で、一本の歯の歯槽膿漏(歯周病)、虫歯、歯の根の病気(歯根の病気)などを調べるのに最も確実なレントゲンの一つです。 咬翼法
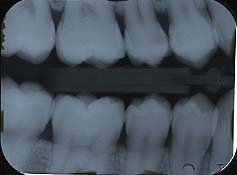
バイトウィングレントゲンと呼ばれ、歯科治療の中で、最も一般的かつ、頻繁に用いられるレントゲンの一つです。 デンタルレントゲン(標準的撮影法)と違う点は、歯と歯の間に初期虫歯がより確実に調べることができる点と、一枚の撮影で、約8本の歯を診断することができるため、(デンタルレントゲンの場合約4本)レントゲンの被ばく量(被爆量)を最小限に抑えながら、初期虫歯がより確実に調べることができる点、また、小児歯科の場合などに、レントゲンのセンサーまたはフィルムを保持することが容易である点などが挙げられます。 歯のレントゲンの検査により、痛みを感じた時点では、手遅れの場合が多い病気を、自覚症状のない時期に、早期発見早期治療ができる。 また、その結果、歯をなるべく削らない、歯の神経を抜かないなどの、予防的な治療ができる。
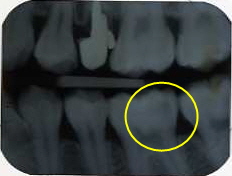
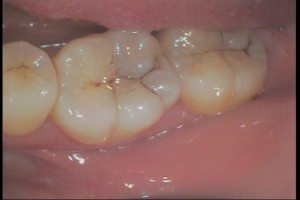
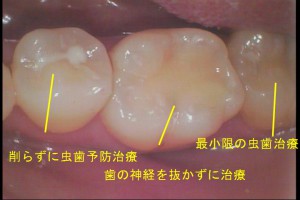
術前のレントゲン診査と、レーザー虫歯治療診断器による精密な虫歯検査の診断に基づいて治療 所見:3本の歯の溝がすべて同じように黒くなっていて、虫歯に見える 診断: 右から、歯の溝が黒くなっているが、すでに歯の再石灰化が起きていて、虫歯ではなく、歯を削ってはいけない歯 真ん中 歯の神経を抜かずに虫歯治療ができる可能性が高い歯、ただし、非常に進行が進んでいる虫歯 左 歯の溝の黒い部分の一部が、削って治さなければいけない虫歯、ただし、非常に初期の虫歯



歯と顎の模型分析は、現在の状態をよりリアルに分析、診断、評価するのに役立ち、また、診断用模型(現在の状態)のほかに、診断用模型をもとに治療計画模型(治療後の状態)が作成され、治療のゴールがリアルにシュミレーションされます。
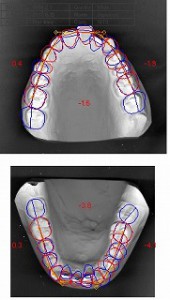
コンピューターによる模型の計測分析
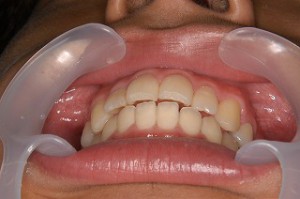
実際のお口の状態 咬み合わせ模型による動的観察
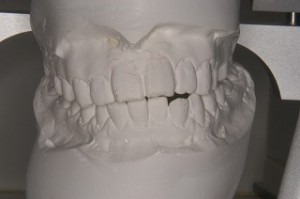
正面
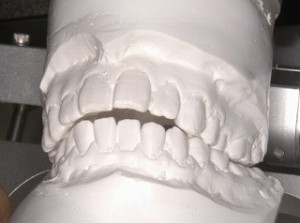
下方からの正面の噛み合わせ(前歯がかみ合わない)
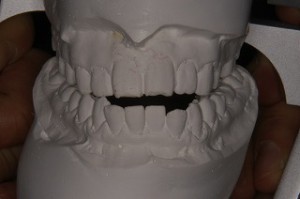
下顎の前方運動時の噛み合わせ
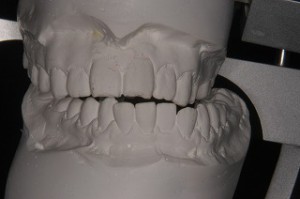
下顎の右側方運動時の噛み合わせ
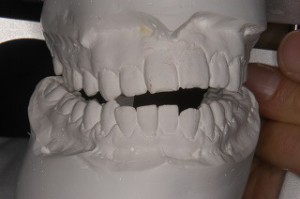
下顎の左側方運動時の噛み合わせ
下顎の左側方運動時の噛み合わせ 前歯衝突状態(普段かみ合っていない前歯が欠ける原因が観察できる)
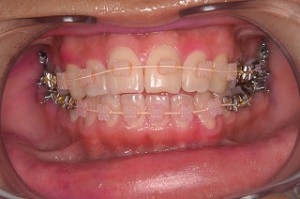
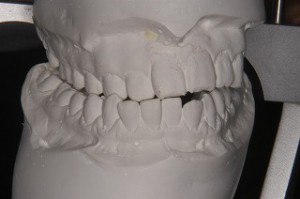
矯正治療による咬み合わせの治療時
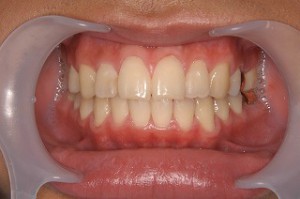
術後(正面からの審美的改善)
術後(下方から、咬み合わせの改善も良好)



かみ合わせ検査は、歯と顎の模型分析をフェイスボートランスファーと呼ばれる患者様のかみ合わせの状態を咬合器(かみ合わせを調べる機械)で静的動的の両方で再現し評価診断することで、歯と顎の模型分析を使って、現在の状態をよりリアルに分析、診断、評価するのに役立ちます。
歯槽膿漏(歯周病)の検査には、歯と歯の間の歯周ポケットの深さを調べる検査と、レントゲンで歯を支える顎の骨の状態を調べる検査と、歯の揺れを調べる検査と、歯のかみ合わせを調べる検査が主に行われます。

コンピューターによる測定で4段階に分類されます。 歯ぐきが腫れていて、歯と歯の間の歯周ポケットが深くなっており、また、歯を支える顎の骨が溶け始めている(顎の骨が痩せ始めてきている)状態で、本格的な歯槽膿漏(歯周病)の症状になります。 臨床上、虫歯を進行状態でC1 C2 C3 C4 と呼ばれる(英語で虫歯を Cariesと呼ぶため)のに対し、この歯周炎はその進行状態で英語のPeriodontal disese の頭文字をとってP1 P2 P3 P4と分類されます。

健全な歯 (歯を支える骨が歯のくびれの黄色いラインまである )

P1 (歯を支える骨が歯のくびれ部分より下に下がってきている) P2 (歯を支える骨が歯の根の半分より下に下がってきている) P3 (歯を支える骨が歯の根の3分の2より下に下がってきている)

P4 (歯を支える骨が歯の根の先までほとんどなくなっている)
虫歯のリスクを評価するのに、RDテストという検査キットを用いて、虫歯のかかりやすさを評価します。 この検査は、患者様の唾液を採取し、キットの培地で培養し、指示薬と反応させ、ストレプトコッカスミュータンスなどの虫歯菌数を、変色状態から、虫歯のリスクを判定させるものです。

最新の歯科器材の一つで、現在では、虫歯治療に欠くことのできない治療器材にドイツのKavo社(カボと読む)のダイアグノデント(DIAGNOdent)と呼ばれるレーザー虫歯検査機があります。 この器械は、レーザーの光を、虫歯検査をする歯にあて、反射したレーザーの波長が、虫歯にのみ反応する波長を読みとり、虫歯を正確に診断する装置です。 この器械の長所は、ごく小さな初期虫歯を、従来の歯科検診で用いる探針(エキスプローラー)と呼ばれる治療道具で触診してしまうと、再石灰化を阻害したり、虫歯を悪化させてしまうことがあり、それを防ぐことができることと、レントゲンでは発見できないタイプの虫歯を発見できること、歯の溝の部分の虫歯を治療するのに、溝の虫歯の部分だけを治療することができ、歯を削る量を最小限にすることができるといったことが挙げられます。
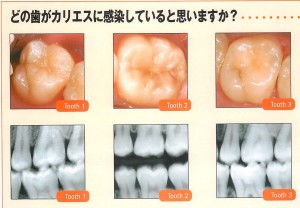
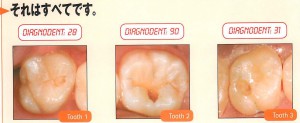
この資料のような虫歯の正確な発見と、その発見された部分の削られた歯の部分の小ささを診ていただければ、従来の歯の溝を全部削って銀歯を入れる治療とと違い、虫歯になっている歯質だけを削って治療する、歯にも体にも優しい虫歯治療が可能になります。
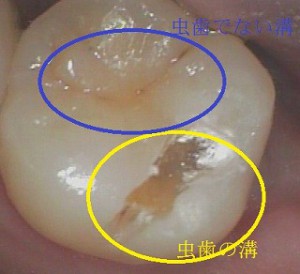
1本の歯でも虫歯になっている部分だけを削ることで、歯をなるべく削らない歯科治療が可能になる。 黒く見える部分でも、虫歯か虫歯ではないか正確に検査、診断できる。

虫歯除去前(虫歯を示す数値が最高値)
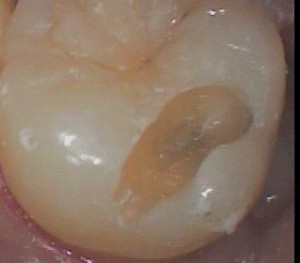
虫歯の取り残しがないように完全に治療、ただし、虫歯でない健全な歯のエナメル質や象牙質をなるべく削らずに治療

虫歯をとった部分に、虫歯の取り残しがないかを確認するためにレーザーを使用(目に見えない初期虫歯を調べる技術を応用して、虫歯の取り残しがないかを確認してから、歯に詰め物をすることで、虫歯の再発を防ぐことができます。)
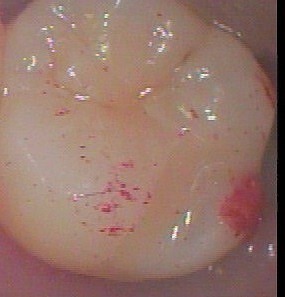
赤いリボンを噛んでもらい、詰めた部分が、咬み合わせの邪魔をしていないか確認して、きちんとした虫歯治療を完了
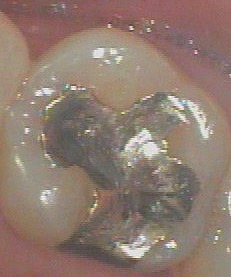
従来の歯の溝を全部削って詰める治療 また、北山吉川歯科クリニックでは、この器械を、虫歯の検査や、虫歯の発見にのみ用いるのではなく、虫歯を取り除いた後、詰め物や被せ物をする前に、虫歯の取り残しがないか、虫歯の治療が完全にできているかチェックしてから、歯型を取ったり、虫歯治療の詰め物の治療をしたりして、応用してより効果的に使用しています。
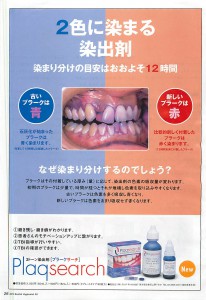
プラークコントロール検査とは、いわゆる磨き残しを染め出し液で視覚的にチェックしやすい状態にして、歯を前後左右、かみ合わせの面の5面に分け、そのエリアにある磨き残しのをチェックし、お口全体との割合をチェックして、検査、評価する方法です。


咬合力検査は、オクルーザルフォースメーターという、いわゆる握力計のようなものを使い、奥歯や、前歯のかみ合わせの力とバランスをチェックします。 特に義歯治療(入れ歯治療)で術前のかみ合わせの力と評価して、かみ合わせの力が増していくことを確認することで、よく噛める義歯ができたことがわかります。 また、入れ歯から、インプラント治療を行った際にも、インプラントをする前と、後を比較し、その治療経過を評価する参考にします。
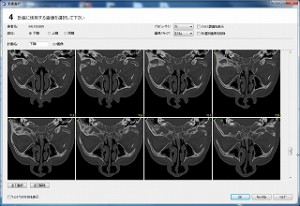
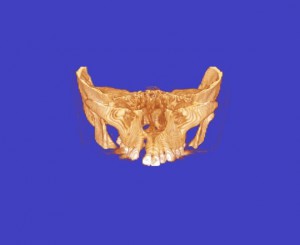
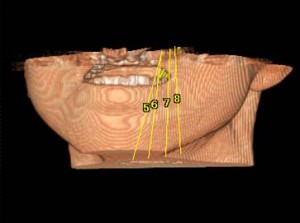
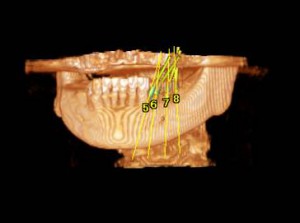
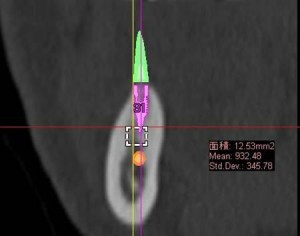
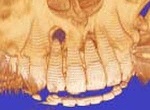
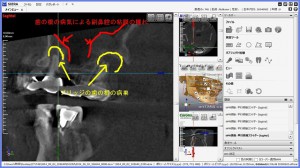
CTで歯周病(歯槽膿漏)や歯の根の病気が的確に診断できる。 前歯の歯の根の病気(歯の根の病巣)が、鼻の真下まで骨を溶かし、炎症の原因となっている。
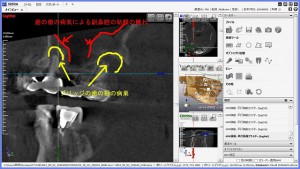
(画像クリックで拡大) CT検査により、自覚症状がない歯の根の病気(歯の神経の病気)や、蓄膿(上顎洞炎、副鼻腔炎)の診断がより正確に可能に。 当クリニックでは、当クリニックに設置された最新のCT撮影設備で撮影を行い、CT(コンピューター断層撮影法 Computed Tomographyの略)で撮影された頭部をさらに、最新のコンピューター画像処理システム(当クリニックはクリニックのシンプラントSimplant ProおよびSIERAというソフトウェアーで処理解析)して診断、およびシュミレーションを行っております。 また、撮影したCTのデータはクラウドやプライベートサーバーにて管理し、耳鼻科をはじめ医科の他科とのやり取りや他の歯科医院様においてCTの設備の有無にかかわらず、画像診断のやり取りができるよう、フリービューアー付の診療情報提供や、汎用データ出力でのやり取りが可能です。
根管治療の期間と回数
きちんとした根管治療は、通常1,2回のアポイント(但し、1回約1時間から2時間程度)で終わり、定期検診で治癒を確認します。つまり、歯の根の治療、根管治療に何か月も通院することは基本的にありません。
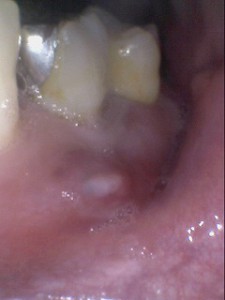
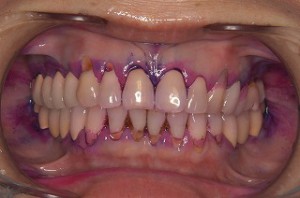
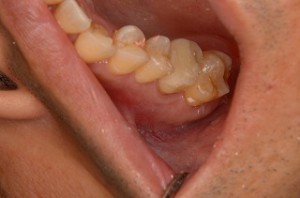
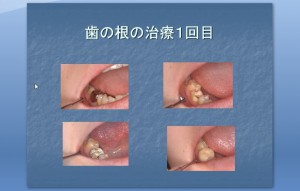
初診時 右上奥から2番目の歯ぐきの腫れ(1回目)
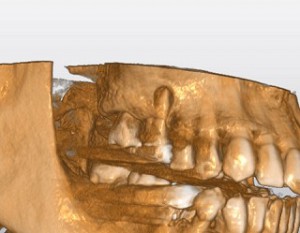
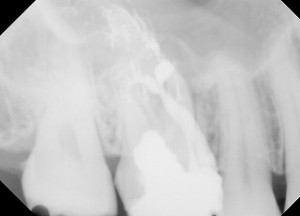
CT検査による歯の状態(1回目)
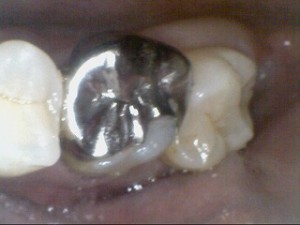
銀歯を外し、非外科手的治療で、歯ぐきの腫れを治療(1回目)
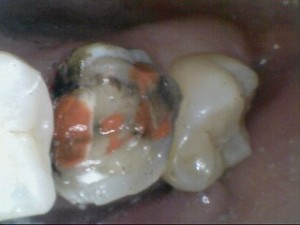
歯の内部の完全な虫歯の除去(1回目)
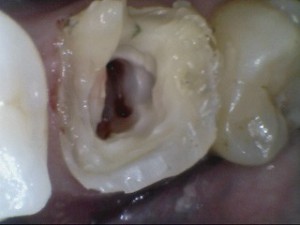
歯の根の内部の完全な壊死歯髄組織の除去(1回目)
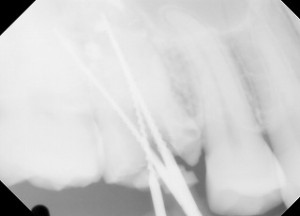
レントゲンによる術中確認(1回目)
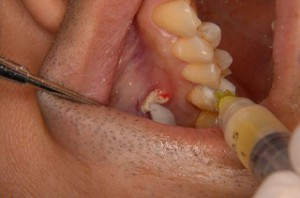
当クリニック独自の歯の根の治療の調剤による治療(1回目)
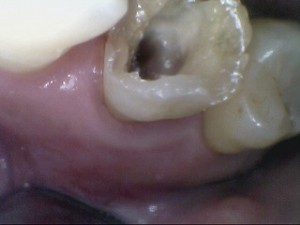
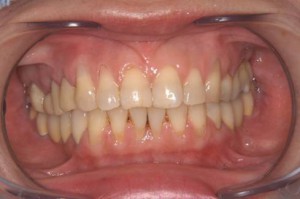
歯ぐきの治癒 (2回目)
歯の根の治療と差し歯の土台の治療終了 (2回目)
歯の根の治療の術直後確認(2回目)
歯髄炎の治療
- 痛みのコントロール、詰め物、かぶせもの、虫歯の完全な除去、痛みの神経の除去と仮歯の装着(1回目のアポイント)
- 保存剤を歯の根に詰めます。(1回目か2回目のアポイント)
- 歯の根の修復治療(2回目か3回目のアポイント)
- 修復した歯の根の上にセラミックのかぶせもの装着します。(2回目か3回目か4回目のアポイント )
- 術後の検診(レントゲン)で治癒を確認(定期健診時経過観察にて確認)
感染根管の治療
- 詰め物、かぶせもの、虫歯、神経の取り残しの除去と仮歯の装着(1回目のアポイント)
- 古い保存剤の除去と神経の取り残しの完全除去と骨の再生治療(1回目か2回目のアポイント)
- 新しい保存剤を歯の根に詰めます。(2回目か3回目のアポイント)
- 歯の根の修復治療(2回目か3回目か4回目のアポイント )
- 修復した歯の根の上にセラミックのかぶせもの装着します。(2回目か3回目か4回目か5回目のアポイント )
- 術後の検診(レントゲン)で治癒を確認(定期健診時経過観察にて確認)
つまり、根管治療(歯内療法、根幹根冠治療、歯の根の治療、歯の神経の治療)はわずか数回で完了する治療です。 当クリニックでは、アポイントが、毎日であれば、わずか数日で治療は完了してしまします。(特別に進めるときは、1日で、セラミックの被せ物まで完了できます)
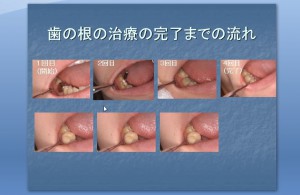
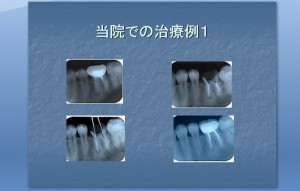
このような進め方と、他のクリニックとの進め方の違いが、根管治療自体の違いになります。
根管治療がなぜ難しいか
根管治療がなぜ難しいか 今日、目覚ましい、発達をし、歯科治療のレベルをおおいに高めた治療の一つに、歯科インプランントがあります。この歯科インプラントの治療は、失った歯(永久歯)をもう一度取り戻す、歯科の再生、再建治療として、非常に重要な役割を果たし、その治療のメリットを多くな患者様が享受し、一昔前では、一度歯を失うと、入れ歯(義歯)でその失った部分を補う以外に方法がなかったことから考えても、大変な素晴らしい治療です。
根管治療は、そのインプラントの治療のずっと以前からある治療ですが、痛みや腫れがあると、歯を抜いていた時代には、同じく、その当時の素晴らしい再生治療の一つです。
どちらの治療も、現在ほぼ、治療法も確立され、安定した治療ですが、以前根管治療が、専門治療とされているのは、その精密さと難易度に差があるからです。
具体的には、インプラントは、骨にドリルで穴をあけ、差し歯を埋め込みます。一方、根管治療は、その骨より小さい、歯の根にドリルで穴をあけ、差し歯を埋め込みます。
そして、治療後、骨に行ったインプラント治療は、骨の自然治癒に助けられ、安定しますが、根管治療は、歯が自然治癒することがないため、確実に歯科医師が治さなければならないといった違いが、難しさの違いの一つになります。(ただし、インプラントはより全身的な手術の難しさを伴います。)
歯の神経を抜くメリットデメリット
歯の神経を抜くメリットデメリットに関しては
歯の神経を抜くメリットととは、歯の神経を抜くというよりも、歯の神経が死んでしまったものを放置していると、その歯だけでなく、その歯の周りの組織もダメージ受けたり、感染の影響を受けたりして、抜歯手術や、摘出手術を受けたりしなければならなくなります、また、不可逆性の歯髄炎に陥った場合、根管治療を受けなければ、とても我慢できない痛みのために、日常生活に大いに影響を及ばすので、痛みを治すことができるメリットがあります。
歯の神経を抜くデメリットとは、歯の神経が生きていた場合、虫歯や、歯槽膿漏などでその歯の病気によるリスクサインを、その歯が悪くなっている時に、その歯自身や、患者様自身が感じ取ることができ、歯を守る機能が働くことと、歯の神経が生きていることにより、深い虫歯であっても、歯の内部から、第二象牙質が再生される、生きた歯として機能し続けられるメリットがあります。
どちらも、様々な状態により、最適な方法を選択することがメリットのある治療の受け方になります。
根管治療の器具
根管治療(歯の根の治療、歯の神経の治療、歯髄治療、歯内療法)のための器具には代表的に次のようなものが挙げられます。
根管治療(歯の根の治療、歯の神経の治療、歯髄治療、歯内療法)の検査、診断のための器具

電気歯髄診

ストッピング
温痛検査に用います。

ピンセット
打診検査に用います。
根管治療(歯の根の治療、歯の神経の治療、歯髄治療、歯内療法)の治療のための器具
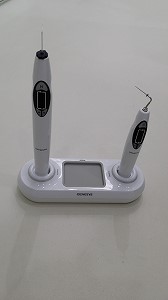

自動根管充填器



ラバーダム、ラバーダムパンチ、ラバーダムクランプ、オプトラゲード(シリコンダム)








ストッピングキャリアー

ピンセット

シリンジ

根管治療を受ける前に
根管治療は自覚症状のある場合と、ない場合の両方の場合で治療が行われます。
自覚症状のある場合でも、急性症状と慢性症状によって、痛みや腫れの我慢できる場合に違いがありますので、緊急処置の場合、なるべく、その症状をその当日に的確に取り除けるように処置いたします。
自覚症状のない場合は、充分な検査を行った後に、歯を残す(再生、回復させる)ために処置を進めますので、その日は、歯や歯の周囲組織が再生し始めるための不快感(軽い痛みや浮いた感じ)が発生することがありますが、この場合の多くは治療がうまくいっている(お薬などがきちんと奏功する)目安のような反応ですので、数日で消失し、引き続きの根管治療が残り1、2回で完了できるサインとし、現れた症状は心配ありません。
根管治療を受ける際に
根管治療を受ける当日は、十分に歯を磨いてお口の中の清掃をきちんと行ってきてから根管治療を受けていただくことが根管治療の成功率を高めることにつながります。
根管治療は自覚症状のある場合と、ない場合の両方の場合で治療が行われます。
自覚症状のある場合でも、急性症状と慢性症状によって、痛みや腫れの我慢できる場合に違いがありますので、緊急処置の場合、なるべく、その症状をその当日に的確に取り除けるように処置いたします。
自覚症状のない場合は、充分な検査を行った後に、歯を残す(再生、回復させる)ために処置を進めますので、その日は、歯や歯の周囲組織が再生し始めるための不快感(軽い痛みや浮いた感じ)が発生することがありますが、この場合の多くは治療がうまくいっている(お薬などがきちんと奏功する)目安のような反応ですので、数日で消失し、引き続きの根管治療が残り1、2回で完了できるサインとし、現れた症状は心配ありません。
根管治療を開始する際は、当クリニックでは、多くの場合、根管治療に先立ち、仮歯を作成します。これは、根管治療の期間中、根管治療を受けている歯が根管治療後に唾液や、細菌にさらされることを防いだり、歯が破折することを防いだり、前歯などの場合、審美的な障害による、日常生活への影響をなくすために行われます。
根管治療を受けた後に
根管治療を受けた直後は、自覚症状のある場合でも、自覚症状のない場合でも、充分な検査を行った後に、歯を残す(再生、回復させる)ために処置を進めますので、その日は、歯や歯の周囲組織が再生し始めるための不快感(軽い痛みや浮いた感じ)が発生することがありますが、この場合の多くは治療がうまくいっている(お薬などがきちんと奏功する)目安のような反応ですので、数日で消失し、引き続きの根管治療が残り1、2回で完了できるサインとし、現れた症状は心配ありません。
根管治療の完了後は、引き続き、歯の根を補強、修復し、差し歯(クラウン)で歯を天然の歯のように回復しますが、定期健診でレントゲン撮影や場合によってはCT撮影を行い、歯が、完治していることを確認して治療が終わります。
根管治療自体は、通常1回~3回程度で終わりますが、その後の差し歯の完成に2回程度で、一旦治療を終えるまでは、急ぎの場合、その回数分で治療は終わります。(毎日通院した場合、3日~5日で完了)
しかしながら、定期健診で、専門的に完治したことを確認しなくてはなりません。
これは、歯の根の先の組織(歯槽骨など)は歯ぐきや、粘膜などのように、再生修復に1~2週間で治癒する組織と違い、骨などの硬組織のため、再生修復に1~6か月程度かかるためです。
そのために、治療後の定期健診も非常に重要になってきます。
根管治療の成功と失敗について
根管治療の成功と失敗については 歯髄炎の場合、術前の症状や、痛みが、焼失し、なおかつ、定期健診のレントゲンチェックで、歯の根と、その周囲組織に問題がみられなければ、治療が成功したことになります。 根尖性歯周疾患、いわゆる感染根管の場合は、根尖周囲の病巣の治癒傾向を確認できれば、一応の成功といえます。
根管治療成功のための条件とは

根管治療成功のための条件とは、
- 確実な原因の診断が必要
- 確実なレントゲン撮影技術が必要
- 確実な虫歯除去治療が必要
- 確実な根管治療が必要
- 確実な土台治療が必要
- 確実な補綴治療(被せ物)が必要
- 確実な術後確認が必要
- 確実なメンテナンスが必要
以上のような条件がすべてそろわなければ、根管治療の成功率に影響が出ます。 その理由は
- 確実な原因の診断が必要(歯の神経の状態に合わせた治療方針が必要になるため)
- 確実なレントゲン撮影技術が必要(歯の根の病気の原因と大きさ、治癒の確認が必要になるため)
- 確実な虫歯除去治療が必要(虫歯の完全除去ののちに根管治療に入らないと、歯の根に虫歯菌が押し込まれるため)
- 確実な根管治療が必要(根管治療自体が技術の差が出るため)
- 確実な土台治療が必要(根管への再感染の経路になったり、歯の根の保護、強化にとって大切なため)
- 確実な被せ物が必要(根管への再感染の経路になったり、かみ合わせが歯根歯周組織の回復安定の要素になるため)
- 確実な術後確認が必要(根管治療の治癒と安定は術後管理が大切なため)
- 確実なメンテナンスが必要(経年的な変化を見守り、予防的立場での管理が必要なため)
根管治療のトラブル(偶発症と不快症状)
根管治療(歯の根、歯髄の治療)におけるトラブル(偶発症と不快症状)には以下のようなものが挙げられます。
- 根管治療の治療器具の根管内破折
- 根管からの歯肉や歯根膜への穿孔
- 根管治療の治療器具の飲み込みや吸引
- 皮下気腫
- 残髄
- 根管治療中や根管治療後の根尖性歯周炎
根管治療の治療器具の根管内破折
原因と予防 処置
根管からの歯肉や歯根膜への穿孔
原因と予防 処置
根管治療の治療器具の飲み込みや吸引
原因と予防 処置
皮下気腫
原因と予防 処置
残髄
原因と予防 処置
根管治療中や根管治療後の根尖性歯周炎
原因と予防 処置
根管治療における予防治療とは
根管治療の予防には、定期的な正しいレントゲンの撮影による診断と虫歯の早期治療が重要になります。
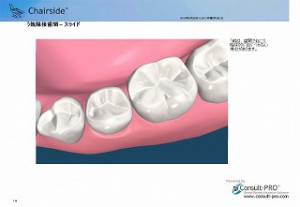
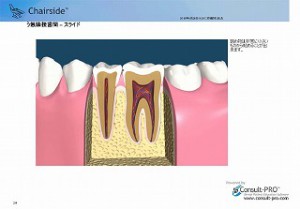

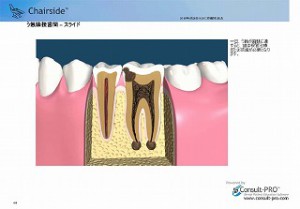
歯と歯の間にできた虫歯はレントゲンでしか発見できません。 また、咬み合わせの面からより、横からの方が歯の神経に近く、自覚症状が出てきたり、歯が欠けたりしたときには、歯の神経に影響を及ばす虫歯になっている可能性が高く、根管治療が必要になる場合が多くあります。
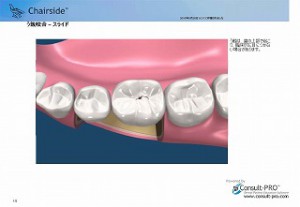
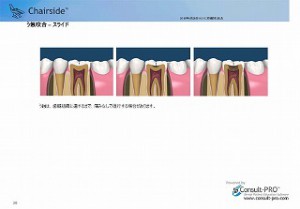
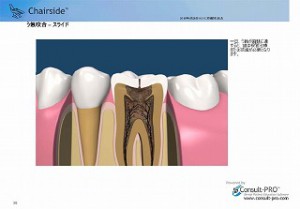
また、咬み合わせからの虫歯の場合でも、見た目は小さく見えても、内部でかなり大きく進行している場合があり、定期的なレントゲンによる診断が根管治療の予防につながります。